Czy AI zastąpi psychologa?
Sztuczna inteligencja niespodziewanie wkroczyła do naszego życia, przejmując wiele ról, w tym także społecznych. Jej fundamenty zostały jednak ustanowione już w 1950 roku, kiedy Alan Turing postawił pytanie: „Czy maszyny potrafią myśleć?” To pytanie zapoczątkowało długotrwały proces, w którym dwie na pierwszy rzut oka odmienne dziedziny zaczęły się wzajemnie inspirować. Od tego czasu psychologia oraz sztuczna inteligencja pozostają w nieustannej, fascynującej współzależności.
Właśnie tę długotrwałą współpracę badali Alice J. O’Toole oraz Elliot A. Ludvig (2019), podkreślając, że w ciągu ostatnich dziesięciu lat tempo tej interakcji znacznie wzrosło. Czas, w którym sztuczna inteligencja zaczęła osiągać umiejętności porównywalne z ludzkimi, otworzył przed psychologią zupełnie nowe perspektywy zarówno w badaniach, jak i w praktyce klinicznej.
Ucieleśniona sztuczna inteligencja w psychologii
Współcześnie ewolucja technologii wychodzi poza ramy ekranu komputerowego, zyskując fizyczny wymiar pod postacią ucieleśnionej sztucznej inteligencji (tzw. Embodied AI). Jak wskazują Amelia Fiske, Piotr Henningsen i Alena Buyx (2019), AI przestała być jedynie kodem, dziś to także roboty społeczne i wirtualni agenci stają się realnym wsparciem w procesach pomocowych.
Sympatycy AI uważają, że ucieleśniona AI może okazać się szczególnie skuteczna tam, gdzie tradycyjny kontakt może być dla pacjenta zbyt obciążający. Znajduje zastosowanie w pracy z grupami wymagającymi specyficznych form oddziaływania, takimi jak osoby w spektrum autyzmu czy seniorzy zmagający się z demencją. Według badaczy, tacy „cyfrowi terapeuci” mogą ułatwiać przełamywanie barier wstydu i zwiększać zaangażowanie pacjentów, oferując im bezpieczną przestrzeń do ćwiczeń społecznych lub poznawczych. Jednocześnie autorzy ostrzegają, że ta innowacja niesie ze sobą istotne wyzwania etyczne – od ryzyka uprzedmiotowienia relacji, po niebezpieczeństwo traktowania technologii jako taniego zamiennika dla kontaktu z człowiekiem. Wkraczając w nowy etap współpracy człowieka z maszyną, należy zapewnić, aby algorytmy ucieleśnione wspierały, a nie zastępowały autentyczną obecność terapeutyczną.
Kto bierze odpowiedzialność, gdy kod zawiedzie?
W dyskusji o cyfryzacji gabinetów często zapominamy, że psychologia to nie tylko zbiór technik, ale przede wszystkim relacja oparta na zaufaniu i etyce. Właśnie tutaj pojawia się jeden z najsilniejszych argumentów przeciwko zastąpieniu psychologa przez AI: kwestia odpowiedzialności. Zgodnie z Kodeksem Etyczno-Zawodowym Psychologa PTP, rola psychologa nierozerwalnie wiąże się z nieprzenoszalną odpowiedzialnością za podejmowane działania oraz ich bezpośrednie i długofalowe skutki dla klienta.
Algorytm, nawet w swojej najbardziej zaawansowanej i zmaterializowanej formie, pozostaje jedynie narzędziem wykonawczym. Nie posiada on podmiotowości moralnej ani prawnej, co oznacza, że w sytuacjach krytycznych, takich jak błąd diagnostyczny czy interwencja w stanach zagrożenia życia, maszyna nie może przejąć odpowiedzialności etycznej za decyzje. Odpowiedzialność ta zawsze musi spoczywać na człowieku, który posiada nie tylko wiedzę, ale i zdolność do moralnej oceny sytuacji, której kod źródłowy nigdy nie zdoła w pełni oddać.
Należy zwrócić również uwagę na brak badań w temacie wpływu AI na zdrowie psychiczne oraz zweryfikowanych skutków długoterminowych. AI jest stosunkowo nową technologią, zyskującą na popularności i musi minąć jeszcze kilka lat zanim jej wpływ i znaczenie zostaną dobrze przebadane i zweryfikowane.
Edukacja jest kluczem do oswojenia technologii
Mimo głębokich historycznych powiązań między psychologią a technologią, wdrożenie rozwiązań opartych na AI w codzienną praktykę wciąż budzi u wielu specjalistów zrozumiały lęk. Sukces cyfrowej transformacji w naszej dziedzinie zależy bowiem nie tyle od samego zaawansowania algorytmów, co od postaw przyszłych ekspertów. Badania Sabriny Gado i współpracowników (2023), przeprowadzone wśród studentów psychologii, jasno wskazują, że gotowość do korzystania z AI zależy od dwóch kluczowych czynników: postrzeganej użyteczności (narzędzie musi być realnie pomocne) oraz łatwości obsługi. Autorki dowodzą, że zamiar wykorzystania algorytmów w pracy klinicznej rośnie wraz z poziomem kompetencji cyfrowych (tzw. AI literacy) oraz wsparciem środowiska zawodowego. Psycholog, który rozumie mechanizmy działania sztucznej inteligencji, przestaje postrzegać ją jako zagrożenie dla swojej roli, a zaczyna widzieć w niej instrument diagnostyczny. Głównym wnioskiem płynącym z tych badań jest konieczność pilnej reformy programów studiów. Włączenie wiedzy o AI do formalnej edukacji pozwoli nie tylko zredukować lęk przed automatyzacją, ale przede wszystkim przygotuje psychologów do pełnienia roli etycznych ekspertów, nadzorujących rozwój nowoczesnych systemów wsparcia zdrowia psychicznego.
Podsumowując, mimo dynamicznego rozwoju sztucznej inteligencji, w psychologii odgrywa ona jedynie rolę wspierającą. To znaczy, że technologia nie jest celem sama w sobie, lecz stanowi pomoc wymagającą ciągłej obserwacji. Algorytmy mogą naśladować empatię i przetwarzać dane, jednak brak moralnej podmiotowości sprawia, że nie są w stanie nawiązać prawdziwego, ludzkiego kontaktu z pacjentem.
Nie możemy ignorować prawdziwej pomocy, jaką technologia wnosi w nasze codzienne życie. Sztuczna inteligencja w głównej mierze stanowi sposób na poprawę dokładności diagnostycznej i zaoszczędzenie czasu, który zazwyczaj spędzamy na kwestiach technicznych. Dzięki niej mamy możliwość szybkiej analizy skomplikowanych wzorców danych czy opracowywania indywidualnych zaleceń, co w praktyce umożliwia nam skoncentrowanie się na tym, co najważniejsze – na prawdziwej relacji z drugim człowiekiem.
Tak ogromne możliwości wiążą się z nowymi zobowiązaniami. Mądre korzystanie z tych rozwiązań wymaga pewnej profilaktyki – krytycznego podejścia do generowanych wyników oraz świadomości ograniczeń technologii. W końcu to psycholog jest jedynym, który może zapewnić bezpieczeństwo i ponosi odpowiedzialność za proces wsparcia.
Czy AI faktycznie zastąpi psychologa-człowieka? Odpowiedź brzmi: algorytm potrafi rozpoznać statystyczne wzorce i zasady, ale nie potrafi naprawdę współodczuwać. Technologia nie może zastąpić kogoś, kto zna ból nie dlatego, że przetworzył ogromne zbiory danych, lecz dlatego, że jest po prostu człowiekiem.
Wyzwanie dla nowoczesnej edukacji stanowi zatem kształcenie specjalistów, którzy nie tyle ustąpią miejsca systemom algorytmicznym, ale również będą umieli mądrze i krytycznie nimi sterować, zachowując jednocześnie humanistyczne podstawy swojego zawodu.
Bibliografia
Fiske, A., Henningsen, P., Buyx, A. (2019). Your Robot Therapist Will See You Now: Ethical Implications of Embodied Artificial Intelligence in Psychiatry, Psychology, and Psychotherapy. JMIR
Gado, S., Kempen, R., Bipp, T. (2023). Artificial intelligence in psychology: How can we enable psychology students to accept and use artificial intelligence? Current Psychology.
O’Toole, A. J., Ludvig, E. A. (2019). The use of artificial intelligence in psychology: A historical perspective.
Polskie Towarzystwo Psychologiczne (2018). Kodeks Etyczno-Zawodowy Psychologa
Dzień Pracownika Ochrony Zdrowia – 7 kwietnia
7 kwietnia świętujemy Dzień Pracownika Ochrony Zdrowia, nasze myśli kierują się w stronę lekarzy, pielęgniarek i ratowników medycznych – osób, które walczą o życie ludzi. Należy podkreślić, że współczesna medycyna to współpraca wielu specjalistów. Poza środkami medycznymi do ratowania ludzkiego życia i zdrowia fizycznego, stosowane są narzędzia diagnostyczne oraz terapeutyczne do oceny i poprawy zdrowia psychicznego. Choć w szpitalu najczęściej patrzymy na wyniki badań i analizy krwi, zawód psychologa i konkretne specjalności przypominają o czymś również ważnym: nie da się leczyć samego ciała, zapominając o duszy.
Jakie role pełnią psycholodzy na oddziale?
Psycholog kliniczny w realiach szpitalnych wykracza poza ramy tradycyjnego poradnictwa psychologicznego. Jego praca to nie tylko wsparcie, ale przede wszystkim precyzyjna diagnostyka. Podstawą pracy psychologa są standaryzowane testy i kwestionariusze. Pozwalają one w sposób obiektywny zmierzyć to, co niewidoczne okiem: strukturę osobowości, nasilenie lęku czy mechanizmy radzenia sobie ze stresem. W ten sposób psycholog może dostarczyć zespołowi medycznemu rzetelnych danych o tym, jak pacjent reaguje na leczenie i hospitalizację.
Z kolei neuropsycholog działa na pograniczu psychologii i neurologii. Jego zadaniem jest badanie związków między zachowaniem człowieka a strukturami mózgu. Ocenia, w jakim stopniu choroba układu nerwowego zakłóca procesy poznawcze i emocjonalne pacjenta. Jego celem jest zrozumienie, jak konkretne uszkodzenia wpływają na codzienne życie chorego oraz jak, poprzez odpowiednią terapię, pomóc mu w optymalizacji jego możliwości i jak najdłuższym zachowaniu sprawności.
Natomiast psychoonkolog zapewnia wsparcie pacjentom oraz ich najbliższym na każdym etapie zmagania się z chorobą nowotworową. Jego praca koncentruje się na łagodzeniu psychicznych skutków diagnozy, wsparciu w trakcie uciążliwego leczenia oraz pomocy w procesie rehabilitacji lub w terminalnej fazie choroby. Poza interwencją terapeutyczną, psychoonkolog angażuje się również w promocję zdrowego stylu życia i profilaktykę onkologiczną.
Psycholog na oddziale może również koncentrować się na wsparciu i doraźnej pomocy psychologicznej oraz podejmowaniu interwencji w sytuacjach trudnych. Jego działania mają na celu redukcję lęku hospitalizacyjnego oraz wsparcie pacjenta w procesie adaptacji do nowej, chorobowej rzeczywistości. Poprzez wzmacnianie poczucia kontroli i stabilizację emocjonalną, przygotowuje pacjenta do aktywnego uczestnictwa w procesie leczenia.
Współpraca psychologa z lekarzem
Współczesna opieka zdrowotna odchodzi od tradycyjnego, czysto biologicznego postrzegania pacjenta i podąża w kierunku zintegrowanych działań lekarza i psychologa klinicznego. Taka współpraca umożliwia całkowite wdrożenie modelu biopsychospołecznego, który zmienił sposób myślenia o leczeniu. Zastosowanie tego podejścia w realiach szpitalnych wiąże się z rezygnacją z postrzegania ciała i umysłu jako niezależnych elementów, na rzecz całościowego spojrzenia. Zgodnie z założeniami twórcy tego modelu, George’a L. Engela, pełne zrozumienie stanu pacjenta wymaga uwzględnienia kontekstu społecznego, w którym on żyje. W tym kontekście wsparcie ze strony specjalistów obejmuje nie tylko zwiększenie tolerancji na ból fizyczny i stres związany z pobytem w szpitalu, ale także stymulowanie wewnętrznych zasobów odpornościowych organizmu, które są kluczowe dla skuteczności terapii. Dzięki współpracy medyków i psychologów opieka staje się kompleksowa, co pozwala na skuteczniejsze pokonywanie poważnych skutków chorób i wspieranie pacjenta we wszystkich trzech kluczowych sferach.
Podsumowując, obecność psychologa w szpitalu to nie tylko ofiarowanie wsparcia emocjonalnego, to także naukowe podejście do zrozumienia człowieka, połączone z wiedzą medyczną i dążenie do zapewnienia pacjentowi najlepszych możliwości powrotu do sprawności. W Dniu Pracownika Służby Zdrowia należy podkreślić, że współczesne leczenie stanowi proces, w którym zarówno ciało, jak i umysł są traktowane z równą uwagą.
Bibliografia
Brzeziński, J., Chyrowicz, B., Toeplitz, Z., & Toeplitz-Winiewska, M. (2019). Etyka zawodu psychologa. Wydawnictwo Naukowe PWN.
de Walden-Gałuszko, K. (2010). Psychoonkologia w praktyce klinicznej. Wydawnictwo Lekarskie PZWL.
Engel, G. L. (1977). The need for a new medical model: A challenge for biomedicine. Science, 196(4286), 129–136
Heszen-Celińska, I., & Sęk, H. (2020). Psychologia zdrowia. Wydawnictwo Naukowe PWN.
Kądzielawa D. Neuropsychologia kliniczna: charakterystyka dyscypliny. W: Strelau J. (red.) Psychologia. Tom 3. Gdańskie Wydawnictwo Psychologiczne, Gdańsk 2000: 649–662.
Sęk, H. (red.). (2005). Psychologia kliniczna. Wydawnictwo Naukowe Scholar.
Warsztaty z Domem Samotnej Matki w Zopowych
W trakcie ferii zimowych członkowie SKN Psyche i Logos zorganizowali mini serię warsztatów dla dzieci i młodzieży w Domu Samotnej Matki w Zopowych (woj. Opolskie).
Wspólnie porozmawialiśmy o emocjach i tym, jak sobie z nimi radzić w zdrowy sposób, jak pokonać nieśmiałość, być asertywnym i stawiać granicę. Dowiedzieliśmy się także o roli współpracy i jak nad nią pracować.
Był to wartościowy czas zarówno dla nas, jak i dla dzieci. Mamy nadzieję, że wiedza zostanie z nimi na długo i pomoże w codziennym życiu.
Warsztaty z RDD „Bez nazwy”
SKN Psyche i Logos podjęło semestralny projekt z Rodzinnym Domem Dziecka „Bez nazwy” w Katowicach. Członkowie Koła przez semestr letni 2026 prowadzić będą warsztaty z zakresu umiejętności społecznych.
Projekt obejmuje 3 grupy wiekowe (8-10, 11-14, 15-17). Warsztaty odbywają się w każdym miesiącu w wybraną sobotę. Głównym celem inicjatywy jest wsparcie podopiecznych w procesie kształtowania kompetencji miękkich oraz dostarczenie narzędzi i technik ułatwiających funkcjonowanie społeczno-emocjonalne. Tematyka jest szeroka, obejmuje między innymi: komunikację, regulację emocji, współpracę, stawianie granic oraz wpływ technologii na nasze funkcjonowanie psychiczne.
W projekt zaangażowane jest aż 20 członków SKN Psyche i Logos. Opiekunką projektu jest dr Wojtarkowska-Forczek.
Światowy Dzień Zespołu Downa – 21 marca
21 marca to nie tylko symboliczna data rozpoczęcia kalendarzowej wiosny, ale też Światowy Dzień Zespołu Downa. Jest on okazją do budowania społecznej świadomości opartej na faktach, a nie na stereotypach. Data została wybrana celowo, by upamiętnić unikalną cechę genetyczną u podstaw tego zespołu – trisomię 21. pary chromosomów (21. dzień 3. miesiąca). Na świecie zakłada się wtedy kolorowe skarpetki „nie do pary”, manifestując akceptację dla różnorodności. Co genetyka, medycyna i psychologia mówią nam o funkcjonowaniu osób z zespołem Downa?
Zespół Downa nie jest chorobą, lecz wrodzoną wadą genetyczną (aberracją chromosomalną), która towarzyszy człowiekowi przez całe życie. U jego podstaw leży błąd w podziale komórkowym (najczęściej podczas powstawania komórek jajowych lub plemników), w wyniku którego w 21. parze chromosomów pojawia się dodatkowy (Górska i in., 2005). Nadprogramowy materiał genetyczny wpływa na rozwój organizmu, modyfikując tempo i sposób formowania się układu nerwowego oraz innych narządów.
Mitem jest, że wszystkie osoby z zespołem Downa są takie same. To jeden z najpowszechniejszych stereotypów. Choć istnieją pewne wspólne cechy fenotypowe (zewnętrzne), takie jak skośne ustawienie szpar powiek, hipotonia (obniżone napięcie) mięśni czy charakterystyczna budowa dłoni, to każda osoba z zespołem Downa jest unikalną jednostką.
Różnorodność ta przejawia się w:
● Rozwoju poznawczym: rozwój ten jest niezwykle zróżnicowany – podczas gdy część osób wymaga wsparcia, inne z powodzeniem zdają matury, studiują na uczelniach wyższych, pracują zawodowo i prowadzą samodzielnie życie (Zasępa, 2013).
● Talentach i osobowości: osoby te mają różne zainteresowania, charaktery i temperamenty.
● Stanie zdrowia: choć statystycznie są bardziej narażone na pewne schorzenia (np. wady serca, problemy z tarczycą czy wady wzroku), nie u każdego muszą one wystąpić.
Dzięki postępowi medycyny, jakość i długość życia osób z zespołem Downa uległy poprawie. Na początku XX wieku rzadko osiągały one dorosłość. Dziś w krajach rozwiniętych średnia długość ich życia to ponad 60 lat (Cozolino, 2004). Istotna dla zachowania zdrowia jest wczesna diagnostyka wad współistniejących, stała specjalistyczna opieka medyczna i fizjoterapia już od pierwszych tygodni życia – wsparcie rozwoju ruchowego i radzenie sobie z hipotonią (Minczakiewicz, 2001).
Współczesna psychologia rozwojowa oraz pedagogika specjalna odchodzą od skupiania się na ograniczeniach, a koncentrują na zindywidualizowanych sposobach pracy, podkreślając ogromny potencjał uczenia się u osób z zespołem Downa:
● Wczesne Wspomaganie Rozwoju: intensywna terapia logopedyczna i pedagogiczna we wczesnym dzieciństwie ma kluczowe znaczenie dla rozwoju mowy i komunikacji,
● Podejście zindywidualizowane: dostosowanie metod nauczania do specyficznego profilu poznawczego danej osoby przynosi doskonałe rezultaty edukacyjne,
● Edukacja Włączająca: nauka w szkołach masowych, a później na uczelniach wyższych – kontakt z rówieśnikami pełnosprawnymi przynosi korzyści obu stronom, wspiera rozwój społeczny uczniów z zespołem Downa i buduje empatię u ich kolegów,
●Neuroplastyczność: mózg osób z zespołem Downa jest plastyczny. Uczenie się nowych rzeczy, pasje i aktywność intelektualna budują połączenia neuronalne przez całe życie (Cozolino, 2004) analogicznie jak u osób pełnosprawnych.
Zrozumienie biologicznych podstaw trisomii 21 jest kluczowe, by usunąć nieadekwatne poczucie winy, które często towarzyszy rodzicom po diagnozie dziecka. Nauka dowodzi, że ich styl życia, dieta czy zachowanie przed ciążą nie mają wpływu na wystąpienie błędu genetycznego (Górska i in., 2005). Współczesna psychologia rodziny skupia się na zasobach i adaptacji. Prawdą jest, że wychowanie dziecka z niepełnosprawnością jest wyzwaniem, ale badania pokazują, że rodziny te często rozwijają silne więzi, a rodzeństwo osób z zespołem Downa wykazuje wyższy poziom empatii i tolerancji (Żyta, 2011).
Światowy Dzień Zespołu Downa przypomina o najważniejszej konsekwencji tej różnorodności: pełna integracja społeczna (dostęp do opieki medycznej, edukacji, pracy) i prawdziwa akceptacja to nie akt łaski, ale prawo każdej osoby, niezależnie od liczby jej chromosomów. Opublikuj na swoich social-mediach zdjęcie w kolorowych skarpetkach nie do pary, na znak solidarności i wsparcia osób z trisomią 21. pary chromosomów.
Źródła:
Cozolino, L. (2004). Neuronauka w psychoterapii. Budowa i przebudowa ludzkiego mózgu (J.
Gilewicz, Tłum.). Zysk i S-ka.
Górska, T., Grabowska, A. i Zagrodzka, J. (Red.). (2005). Mózg a zachowanie. Wydawnictwo
Naukowe PWN.
Minczakiewicz, E. M. (2001). Jak pomóc w rozwoju dziecku z zespołem Downa. Poradnik dla
rodziców i wychowawców. Wydawnictwo Naukowe Akademii Pedagogicznej.
Zasępa, E. (2013). Zdrowie psychiczne osób z niepełnosprawnością intelektualną.
Wydawnictwo Akademii Pedagogiki Specjalnej.
Żyta, A. (2011). Życie z zespołem Downa. Narracje biograficzne rodziców, rodzeństwa i
dorosłych osób z zespołem Downa. Oficyna Wydawnicza Impuls
Europejski Dzień Mózgu – 18 marca
Europejski Dzień Mózgu to doskonała okazja, by przyjrzeć się narządowi będącemu
podstawą naszej tożsamości, emocji i procesów poznawczych. Neuronauka rozwija się dziś w
błyskawicznym tempie, dostarczając coraz nowszych narzędzi do zrozumienia ludzkiego
umysłu. Wiedza ta pozwala nie tylko lepiej leczyć zaburzenia psychiczne i neurologiczne, ale
też skuteczniej dbać o codzienną higienę psychiczną. Ważący średnio 1,2-1,4 kg ludzki mózg
to wciąż jeden z najbardziej fascynujących i skomplikowanych obiektów we wszechświecie.
Co współczesna neuronauka mówi nam o tym, jak działa i jak o niego dbać?
MIT: Używamy tylko 10% mózgu
Należy obalić popularny mit, jakobyśmy wykorzystywali jedynie 10% możliwości mózgu.
Techniki obrazowania, takie jak funkcjonalny rezonans magnetyczny (fMRI), ujawniają, że
korzystamy z całego mózgu (Vetulani, 2014). Nawet podczas snu i odpoczynku aktywność
wykazują rozległe sieci neuronalne. Różnica polega na tym, że nie wszystkie obszary są
jednocześnie aktywne z maksymalną intensywnością, gdyż pochłaniałoby to zbyt wiele
energii. Mózg zużywa około 20% energii organizmu, mimo że stanowi zaledwie 2% masy
naszego ciała (Górska i in., 2005).
MIT: Mózg rozwija się do 21 roku życia
Długo zakładano, że układ nerwowy człowieka kształtuje się do osiągnięcia dorosłości, po
czym staje się strukturą stałą i powoli degradującą. Współczesne badania dowodzą jednak, że
płat czołowy (odpowiedzialny za kontrolę impulsów i planowanie) kończy proces
mielinizacji i pełnego kształtowania się dopiero około 25 roku życia (Cozolino, 2004). Co
więcej, fundamentem działania mózgu jest neuroplastyczność. Jest to zdolność tkanki
nerwowej do tworzenia nowych połączeń synaptycznych oraz reorganizacji pod wpływem
doświadczeń. W procesie tym istotne jest nie tylko powstawanie nowych szlaków, ale też
osłabienie starszych, nieużywanych połączeń neuronalnych. Mechanizm ten pozwala na
“nadpisywanie” starych nawyków nowymi. Psychoterapia jest skuteczna właśnie dlatego, że
wykorzystuje neuroplastyczność – pomaga wypracować nowe ścieżki reagowania, co przy
konsekwentnym powtarzaniu prowadzi do fizycznego osłabienia (zaniku) połączeń
odpowiedzialnych za dysfunkcyjne wzorce zachowań (Cozolino, 2004).
MIT: Możemy skupiać się na wielu czynnościach jednocześnie
Obecny świat wymaga od nas ciągłego dzielenia uwagi (tzw. wielozadaniowości). Badania
jasno pokazują, że ludzki mózg nie potrafi wykonywać wielu zadań poznawczych
jednocześnie (Nęcka i in., 2006). Multitasking – to w rzeczywistości gwałtowne i skrajnie
energochłonne przełączanie uwagi między zadaniami. Wówczas kora przedczołowa szybko
ulega wyczerpaniu, co prowadzi do:
- wzrostu poziomu kortyzolu (hormonu stresu) i ogólnego napięcia,
- znacznego spadku koncentracji i zdolności zapamiętywania,
- zwiększonego prawdopodobieństwa popełniania błędów.
Skupienie na jednym zadaniu (tzw. monotasking) jest nie tylko bardziej efektywne, ale
przede wszystkim zdrowsze dla naszego układu nerwowego (Nęcka i in., 2006).
MIT: Myślenie albo emocje
Z perspektywy neurobiologii emocje i racjonalne myślenie są ściśle powiązane. Za
przetwarzanie emocji (szczególnie lęku) odpowiada m.in. ciało migdałowate w układzie
limbicznym. Z kolei planowanie, kontrola impulsów i analityczne myślenie to domena kory
przedczołowej, która w optymalnych warunkach reguluje sygnały płynące z ośrodków
emocjonalnych (LeDoux, 2000). Jednak przy silnym stresie ciało migdałowate może „przejąć
ster”, co wyjaśnia, dlaczego w silnych emocjach bywa nam trudno myśleć racjonalnie.
Treningi uważności (mindfulness), a także psychoterapia wzmacniają funkcje regulacyjne
kory przedczołowej, pozwalając na lepsze zarządzanie reakcjami stresowymi (LeDoux,
2000).
MIT: Przy śnie mózg się wyłącza
Ciekawym odkryciem jest mechanizm oczyszczania mózgu z toksyn poprzez układ
glimfatyczny. Zaobserwowano, że podczas snu głębokiego komórki mózgowe kurczą się, co
pozwala płynowi mózgowo-rdzeniowemu przepłukiwać przestrzeń między nimi (Walker,
2019). W ten sposób pozbywamy się szkodliwych produktów przemian materii (m.in. białek
beta-amyloidu, których nadmiar wiąże się z chorobą Alzheimera). Sen zatem nie jest brakiem
aktywności, lecz czasem intensywnej regeneracji i konserwacji narządu (Walker, 2019).
Jak dbać o swój mózg?
Profilaktyka zdrowia mózgu opiera się na prostych, dostępnych dla każdego filarach
(Vetulani, 2014; Walker, 2019):
- Sen (7-9 godzin) to fundament regeneracji i konsolidacji pamięci. Brak snu osłabia
pamięć, koncentrację i zdolność regulacji emocji. - Aktywność fizyczna poprawia ukrwienie i stymuluje uwalnianie czynników wzrostu
BDNF (mózgowy czynnik neurotroficzny), działający jak „nawóz” dla nowych
neuronów. - Oś jelitowo-mózgowa: Często pomijanym faktem jest, że stan mikrobiomu jelitowego
również wpływa na nasze zdrowie psychiczne. Bakterie jelitowe komunikują się z
mózgiem poprzez nerw błędny, wpływając na produkcję prekursorów serotoniny i
dopaminy, odpowiedzialne za nastrój. Dieta bogata w błonnik i kwasy Omega-3 wspiera
nie tylko ciało, lecz także nastrój (Skonieczna-Żydecka i in., 2017). - Aktywność intelektualna: Czytanie, rozwiązywanie problemów, nauka nowych umiejętności (np. języków obcych) buduje tzw. rezerwę poznawczą, chroniącą mózg przed starzeniem się.
- Ludzie są gatunkiem społecznym. Dobre relacje społeczne obniżają poziom kortyzolu i
stymulują produkcję oksytocyny, co działa ochronnie na mózg oraz wspiera dobrostan
psychiczny.
Zrozumienie biologicznych podstaw naszych reakcji (jak działa nasz mózg) pomaga zdjąć z
siebie ciężar nieadekwatnego poczucia winy. Często obwiniamy się za “brak silnej woli” czy
gwałtowne emocje, nie rozumiejąc, że są one wynikiem konkretnych mechanizmów (np.
blokady kory przedczołowej przez stres). Wiedza o tym, jak działa biologia, pozwala nam
przestać postrzegać naturalne reakcje obronne organizmu jako osobistą porażkę, a zamiast
tego podjąć świadome działania wspierające zdrowie psychiczne. W szczególności podczas
Europejskiego Dnia Mózgu warto pamiętać, że dbanie o swoje zdrowie psychiczne,
korzystanie z pomocy psychologicznej, wyjście na spacer i dobry sen to inwestycje w narząd,
który każdego dnia pozwala nam doświadczać świata.
Źródła:
Cozolino, L. (2004). Neuronauka w psychoterapii. Budowa i przebudowa ludzkiego mózgu
(J. Gilewicz, Tłum.). Zysk i S-ka.
Enders, G. (2015). Historia wewnętrzna. Jelita – najbardziej fascynujący organ naszego ciała
(U. Szymanderska, Tłum.). Wydawnictwo Marginesy.
Górska, T., Grabowska, A. i Zagrodzka, J. (Red.). (2005). Mózg a zachowanie. Wydawnictwo
Naukowe PWN.
LeDoux, J. (2000). Mózg emocjonalny. Tajemnicze podstawy życia emocjonalnego (A.
Jankowski, Tłum.). Media Rodzina.
Nęcka, E., Szymura, B. i in. (2006). Psychologia poznawcza. Wydawnictwo Naukowe PWN.
Skonieczna-Żydecka, K., Łoniewski, I. i Marlicz, W. (2017). Wpływ mikrobioty jelitowej na
mózg, funkcje poznawcze i emocje. Kosmos. Problemy Nauk Biologicznych, 66(1), 45–56.
Vetulani, J. (2014). Mózg: fascynacje, problemy, tajemnice. Wydawnictwo Homini.
Walker, M. (2019). Dlaczego śpimy. Odkrywanie potęgi snu i marzeń sennych (J. Konieczny,
Tłum.). Wydawnictwo Marginesy.
Dzień Chorób Rzadkich – 28/29 lutego
Dzień Chorób Rzadkich obchodzony jest w najrzadszym dniu roku – 29 lutego (lub ostatniego dnia lutego w latach nieprzestępnych), co symbolicznie podkreśla wyjątkowy charakter tych schorzeń. To międzynarodowa inicjatywa edukacyjna zapoczątkowana w 2008 roku przez europejskie organizacje pacjentów, której celem jest zwiększanie świadomości społecznej oraz poprawa diagnostyki i wsparcia osób chorych.
Chorobę uznaje się za rzadką, gdy dotyka nie więcej niż 1 na 2000 osób – w Polsce dotyczy to około 3 milionów ludzi. Choć każda z nich występuje stosunkowo rzadko, łącznie dotyczą milionów osób na całym świecie. Wspólną cechą większości chorób rzadkich są trudności diagnostyczne, ograniczone możliwości leczenia oraz niewielka dostępność specjalistycznej pomocy. Poniższe przykłady pokazują, jak różnorodne mogą być ich objawy i jak silnie wpływają na codzienne funkcjonowanie człowieka.
Zespół Fregolego
Zespół Fregolego należy do grupy urojeniowych zespołów błędnej identyfikacji. Osoba dotknięta tym zaburzeniem jest przekonana, że różne osoby są w rzeczywistości jedną i tą samą osobą zmieniającą wygląd lub przebranie. Przekonanie to ma charakter urojeń i nie podlega korekcie mimo logicznych argumentów.
Zaburzeniu często towarzyszą:
- urojenia prześladowcze,
- silny lęk i poczucie zagrożenia,
- trudności w relacjach społecznych,
- nadinterpretacja bodźców z otoczenia.
Pacjent może np. uważać, że jest śledzony przez jedną osobę pojawiającą się pod różnymi postaciami.
Dokładne przyczyny zespołu Fregolego nie są w pełni poznane. Wskazuje się jednak na współwystępowanie czynników neurologicznych i psychicznych, takich jak uszkodzenie prawej półkuli mózgu, zaburzenia funkcji poznawczych oraz zaburzenia pracy obszarów mózgu odpowiedzialnych za rozpoznawanie twarzy.
Zespół Cotarda
Zespół Cotarda to rzadkie zaburzenie psychiczne o charakterze urojeniowym, w którym dominują tzw. urojenia nihilistyczne. Chory może być przekonany o nieistnieniu własnego ciała, narządów, a nawet o swojej śmierci. Może twierdzić, że jego organizm przestał funkcjonować, ciało ulega rozkładowi lub że nie posiada duszy.
Zaburzenie najczęściej współwystępuje z ciężką depresją z objawami psychotycznymi, ale może pojawiać się także w schizofrenii, chorobach neurologicznych, otępieniach czy po uszkodzeniach mózgu. Objawom urojeniowym często towarzyszą silne poczucie winy, lęk, depresja, wycofanie społeczne oraz zaniedbywanie podstawowych potrzeb życiowych, np. odmawianie jedzenia.
Syndrom obcej ręki
Syndrom obcej ręki (Alien Hand Syndrome) to rzadkie zaburzenie neurologiczne, najczęściej związane z uszkodzeniem prawej półkuli mózgu, np. w wyniku udaru. Jego charakterystycznym objawem jest poczucie, że jedna z kończyn działa niezależnie od woli pacjenta.
Do głównych symptomów należą:
- uczucie obcości ręki,
- mimowolne, niekontrolowane ruchy,
- tendencja do personifikowania kończyny, czyli traktowania jej jak odrębnego bytu.
Zespół Pica
Zespół Pica to rzadkie zaburzenie odżywiania polegające na uporczywym spożywaniu substancji niejadalnych, takich jak ziemia, papier, kreda czy włosy.
W klasyfikacji chorób opracowanej przez Światową Organizację Zdrowia ICD-11 definicja obejmuje zarówno dzieci (powyżej 2 roku życia), jak i dorosłych, a kryteria diagnostyczne podkreślają, że zachowanie utrzymuje się przez dłuższy czas, jest nieadekwatne do wieku oraz nie wynika z norm kulturowych. Zwraca się również uwagę na możliwość współwystępowania zespołu Pica z innymi zaburzeniami psychicznymi lub rozwojowymi oraz na potencjalne zagrożenia dla zdrowia pacjenta.
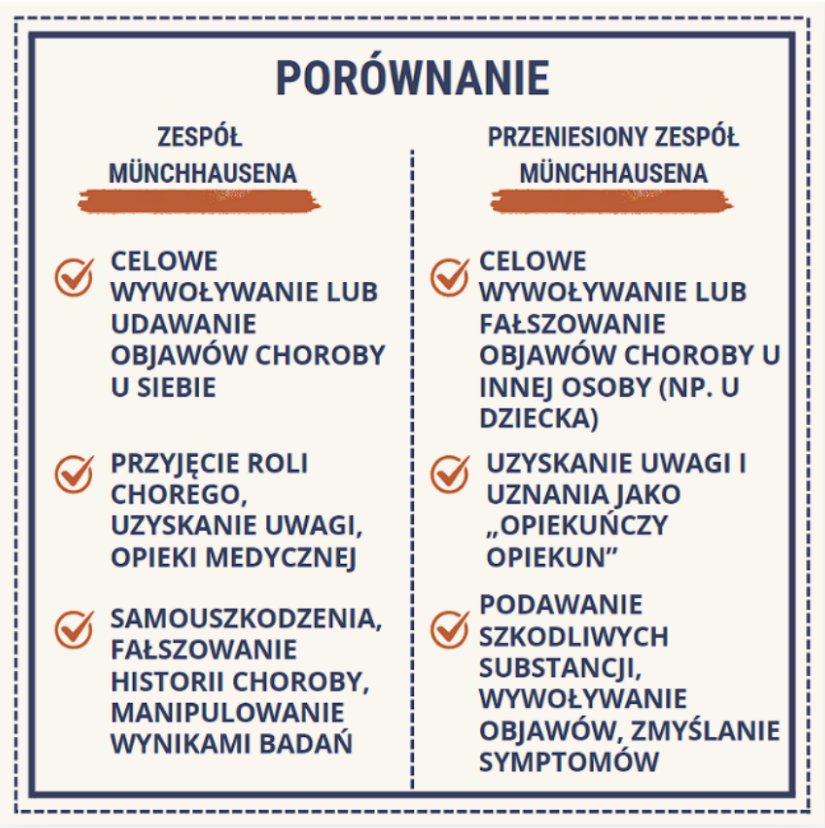
Zespół Münchhausena
Zespół Münchhausena to rzadkie zaburzenie psychiczne, w którym osoba celowo wywołuje lub udaje objawy choroby, aby przyjąć rolę pacjenta i uzyskać uwagę oraz opiekę innych. Nie chodzi tu o korzyści materialne – główną motywacją jest potrzeba bycia traktowanym jako osoba chora, a często także poczucie kontroli w relacjach z personelem medycznym.
Zaburzenie może przybierać różne formy. Najczęściej osoba symuluje objawy lub celowo je wywołuje, np. poprzez wstrzykiwanie sobie substancji czy ukrywanie informacji o przyjmowanych lekach. W nowszej klasyfikacji uwzględnia się również przypadki, gdy objawy są wywoływane u innej osoby, np. dziecka – określane jako zaburzenie pozorowane narzucone innej osobie.
Psychologiczne znaczenie chorób rzadkich
Z perspektywy psychologii szczególnie istotne są dwa aspekty chorób rzadkich:
- wpływ choroby na funkcjonowanie psychiczne i jakość życia pacjenta,
- występowanie rzadkich zaburzeń psychicznych jako odrębnych jednostek diagnostycznych.
Osoby z chorobami rzadkimi często doświadczają izolacji społecznej, przewlekłego stresu, problemów adaptacyjnych oraz trudności w relacjach interpersonalnych. Proces diagnostyczny bywa wieloletni, co dodatkowo obciąża psychicznie zarówno pacjentów, jak i ich rodziny. Wiąże się to z podwyższonym ryzykiem zachorowania na depresję oraz zaburzenia lękowe. Psychologia zdrowia podkreśla znaczenie wsparcia społecznego, psychoedukacji oraz terapii psychologicznej w poprawie jakości życia pacjentów. Szczególną rolę odgrywają także akceptacja choroby oraz rozwijanie skutecznych strategii radzenia sobie ze stresem.
Dzień Chorób Rzadkich przypomina, jak ważne jest zwiększanie świadomości społecznej oraz rozwój interdyscyplinarnej opieki nad osobami dotkniętymi tymi schorzeniami – zarówno w wymiarze medycznym, jak i psychologicznym.
Źródła:
Gołyszny, M., Ludyga, T., Strach-Sączewska, A., Lewicka, T., & Siuda, J. (2016). Syndrom obcej ręki jako następstwo ukrwotocznienia udaru niedokrwiennego w obrębie prawej półkuli mózgu: Opis przypadku. Logopedia Silesiana, 5, 330–336
Kreczyńska, L. M., Zubrzycka, W. E., Grzech, P., & Makosz, I. K. (2024). Zespół Cotarda – przegląd aktualnej wiedzy. Medycyna Ogólna i Nauki o Zdrowiu, 30(4), 289–293
Miętkiewicz, K. (2018). Zespół Fregolego. Psychiatria, 3, 325–329.
Rzecznik Praw Pacjenta. (2026, 11 lutego). Światowy Dzień Chorób Rzadkich 2026.
https://www.gov.pl/web/rpp/swiatowy-dzien-chorob-rzadkich-2026
Światowa Organizacja Zdrowia. (2016). Międzynarodowa klasyfikacja chorób (ICD-10). WHO.
Światowa Organizacja Zdrowia. (2019). Międzynarodowa klasyfikacja chorób (ICD-11). WHO.
Ogólnopolski Dzień Walki z Depresją – 23 lutego
23 lutego obchodzimy Ogólnopolski Dzień Walki z Depresją. To data przypominająca, że depresja jest realnym, poważnym zagrożeniem dla zdrowia, a nie “chwilowym smutkiem” czy “przemijającą chandrą”. Dzień Walki z Depresją stanowi okazję do zwiększania świadomości społecznej, przełamywania stereotypów, a także promowania postaw empatii i odpowiedzialności wobec osób doświadczających kryzysu zdrowia psychicznego. Każdy z nas może odegrać rolę w budowaniu środowiska, w którym osoba zmagająca się z depresją otrzyma wsparcie zamiast oceny.
Depresja przez wieki
W starożytności Hipokrates opisywał stan zwany melancholią i przypisywał go nadmiarowi „czarnej żółci” (melas chole) w organizmie. Przez wieki średnie melancholię błędnie interpretowano jako grzech acedii (lenistwa duchowego) lub wynik działania sił nadprzyrodzonych.
Przełom wieku XVII i dzieło Roberta Burtona Anatomia melancholii zmieniło spojrzenie na ten stan i określiło go jako złożoną przypadłość dotykającą zarówno umysłu, jak i ciała. Depresję jako jednostkę chorobową wyodrębniono stosunkowo późno. Kluczowym momentem było opracowanie w 1899 roku przez Emila Kraepelina klasyfikacji, która oddzieliła zaburzenia nastroju od innych chorób psychicznych. Ostateczne scharakteryzowanie depresji jako precyzyjnej jednostki chorobowej nastąpiło w 1980 roku wraz z publikacją klasyfikacji DSM-III, która wprowadziła ścisłe kryteria diagnostyczne.
Czym jest depresja? Definicja i objawy
Depresja charakteryzuje się m.in. obniżeniem nastroju, zmniejszeniem energii, aktywności oraz zdolności do odczuwania przyjemności, trudnościami ze snem i koncentracją. W konsekwencji prowadzić może do samobójstwa, co oznacza, że jest śmiertelną chorobą. U osób cierpiących na depresję mogą pojawić się również dolegliwości bólowe, zaburzenia seksualne, spowolnienie psychoruchowe lub nadmierne pobudzenie. Nie jest przejściowym stanem, „gorszym dniem”, lecz zaburzeniem wymagającym profesjonalnej diagnozy i często długotrwałego leczenia. Epizod depresyjny trwa co najmniej dwa tygodnie, objawy utrzymują się przez większą część dnia. Według Światowej Organizacji Zdrowia (WHO) do 2030 roku depresja stanie się najczęściej występującą na świecie chorobą.

Źródła depresji
Współczesne rozumienie depresji opiera się na modelu biopsychospołecznym, który zakłada, że choroba ta nie ma jednej przyczyny, lecz wynika z interakcji trzech sfer życia: biologicznej, psychicznej i społecznej. Czynniki biologiczne, takie jak predyspozycje genetyczne czy zaburzenia równowagi neuroprzekaźników (serotoniny i dopaminy) decydują o podatności organizmu na depresję. Warstwa psychologiczna: traumy, niska samoocena czy wyuczone schematy negatywnego myślenia, kształtują sposób reakcji na trudności życiowe. Kontekst społeczny: przede wszystkim stres w szkole i w pracy, izolacja, presja osiągnięć na uczelni czy trudne warunki bytowe, działają często jako bezpośredni wyzwalacz depresji. W tym ujęciu to zaburzenie nie jest oznaką słabości charakteru, lecz efektem sytuacji, w której suma obciążeń zewnętrznych i wewnętrznych przekracza naturalne zdolności adaptacyjne układu nerwowego.

Prawo do walki z depresją
Zgodnie z definicją przyjętą przez WHO, zdrowie oznacza pełny dobrostan fizyczny, psychiczny i społeczny, a nie jedynie brak choroby. Oznacza to, że prawo do zdrowia obejmuje także zdrowie psychiczne: w tym dostęp do odpowiedniej opieki psychiatrycznej i psychologicznej. Osoby zmagające się z depresją nierzadko doświadczają stygmatyzacji, wykluczenia społecznego, a także niezrozumienia. Należy pamiętać, że walka z depresją to nie tylko kwestia medyczna, lecz również troska o to, by nikt nie pozostawał sam ze swoim cierpieniem i nie był wykluczany.
Rola edukacji i profilaktyki w zapobieganiu depresji
Jak żyć ze świadomością występowania depresji lub możliwością zachorowania? Oprócz leczenia niezwykle istotne znaczenie ma promocja zdrowia psychicznego, wczesna profilaktyka i odpowiedni tryb życia. Aby zminimalizować wystąpienie depresji warto zadbać o regularny odpoczynek, ruch, odpowiednią ilość snu, dbać o zbilansowaną dietę oraz pielęgnować relacje społeczne i utrzymywać kontakt z bliskimi. Szkoły, uczelnie oraz miejsca pracy powinny być przestrzenią, w której otwarcie mówi się o emocjach, trudnościach, problemach. Kształtowanie umiejętności radzenia sobie ze stresem, budowanie odporności psychicznej i rozwijanie kompetencji społecznych od najmłodszych lat mogą znacząco zmniejszyć ryzyko wystąpienia zaburzeń depresyjnych w przyszłości. Także struktury rządowe i samorządowe państwa mają obowiązek wspierać działania służące dobrostanowi psychicznemu dzieci i młodzieży. Wczesna interwencja, dostęp do specjalistów oraz współpraca z rodziną stanowią fundament skutecznej pomocy.
Leczenie depresji
Depresja często przebiega w postaci epizodów, czyli okresów nasilenia objawów, które mogą powracać (tzw. nawroty stanów depresyjnych). Jeśli jednak epizod ma charakter jednorazowy i nie dochodzi do kolejnych nawrotów, mówi się o wyzdrowieniu. Leczenie depresji opiera się na współpracy pacjenta z lekarzem rodzinnym, psychiatrą oraz innymi specjalistami ochrony zdrowia; w niektórych przypadkach konieczna bywa hospitalizacja. Psychiatra dokonuje diagnozy, poszukuje przyczyn zaburzenia oraz ocenia nasilenie epizodu (łagodne, umiarkowane lub ciężkie). W leczeniu psychiatrycznym stosuje się m.in. leki przeciwdepresyjne, których celem jest ograniczenie objawów i zapobieganie ich konsekwencjom. Poza leczeniem farmakologicznym rekomendowana jest psychoterapia. Może ona zmniejszać objawy, ograniczać ryzyko nawrotów, a w części przypadków prowadzić do pełnej remisji. W 2021 r. refundowane leki przeciwdepresyjne wykupiło 1,5 mln osób – o 59% więcej niż w 2013 r. Zauważalny jest także wzrost liczby pacjentów poniżej 18. roku życia realizujących recepty na tego typu leki.
W Dzień Walki z Depresją, ale i na co dzień, pamiętajmy o znaczeniu zdrowia psychicznego w naszym życiu i tych, których kochamy. Choroby zdrowia psychicznego mogą być niewidoczne. Mimo to są równie istotne i poważne, jak problemy fizyczne. Zasługują na profesjonalne leczenie, edukację opartą naukowych źródłach oraz brak stygmatyzacji.
Źródła:
Heszen-Celińska, I., Sęk, H. (2020). Psychologia zdrowia. Wydawnictwo Naukowe PWN.
Pięta, A. (2024). Zdrowie psychiczne. Instrukcja obsługi. GW Foksal Ebooki.
Sala, Z. Depresja a melancholia. In Podmioty bezczynności (pp. 305-327). Wydawnictwa Uniwersytetu Warszawskiego.
Sęk, H. (2016). Psychologia kliniczna. W: L., Cierpiałkowska (red.). Wydawnictwo Naukowe PWN.
Simon, G. E., Moise, N., & Mohr, D. C. (2024). Management of depression in adults: a review. Jama, 332(2), 141-152.
Thapar, A., Eyre, O., Patel, V., & Brent, D. (2022). Depression in young people. The Lancet, 400(10352), 617-631.
Urząd m.st. Warszawy. (2025). Ogólnopolski Dzień Walki z Depresją 2025. https://zdrowie.um.warszawa.pl/-/ogolnopolski-dzien-walki-z-depresja-2025
Psycholog, psychoterapeuta i psychiatra – czym się różnią?
Niekiedy słyszymy radę „Może warto udać się do specjalisty?”. Wtedy zastanawia nas: “Ale do którego?”. W informacyjnym szumie łatwo dziś o dezorientację, gdy hasła “psycholog” i „psychoterapeuta” bywają (błędnie) używane zamiennie. Aby rozwiać te wątpliwości, przyjrzymy się kompetencjom specjalistów od zdrowia psychicznego oraz podpowiemy, do kogo udać się z konkretnym problemem.
Decyzja o sięgnięciu po wsparcie w kryzysie psychicznym to akt odwagi i ważny krok w stronę dobrostanu. Aby jednak pomoc była skuteczna, musi być dobrana adekwatnie do potrzeb. Tak jak nie szukamy pomocy u okulisty przy bólu zęba, tak w obszarze zdrowia psychicznego kluczowe jest trafienie do specjalisty o odpowiednich kwalifikacjach. W Polsce system opieki opiera się na trzech głównych filarach. Oto co warto o nich wiedzieć.
Psycholog – diagnosta i specjalista pierwszego kontaktu w kryzysie
Psycholog to osoba, która ukończyła 5-letnie studia magisterskie z psychologii. Posiada kompetencje w zakresie diagnozy m.in. osobowości, funkcjonowania poznawczego, inteligencji itp. Można go określić mianem specjalisty pierwszego kontaktu od zdrowia psychicznego, gdyż konsultacja psychologiczna może określić potrzebę skorzystania ze wsparcia innych specjalistów.
Czym zajmuje się psycholog?
Jego głównym narzędziem jest diagnoza psychologiczna (za pomocą testów np. funkcji poznawczych, inteligencji, osobowości). Oferuje też poradnictwo i wsparcie psychologiczne, ukierunkowane na rozwiązanie bieżących trudności życiowych (np. żałoba, nagła utrata pracy, problemy wychowawcze). Należy pamiętać, że poradnictwo nie jest procesem psychoterapii.
Kiedy warto rozważyć pójście do psychologa?
- Gdy potrzebujesz rzetelnej diagnozy lub opinii (np. w orzecznictwie, szkole, pracy).
- Gdy przeżywasz nagły kryzys i potrzebujesz doraźnej pomocy w odzyskaniu równowagi.
- Gdy szukasz psychoedukacji – chcesz rozpoznać mechanizmy swojego zachowania, emocji.
Psychiatra – lekarz medycyny, specjalista od biochemii mózgu
Psychiatra to lekarz, który po studiach odbył specjalizację z psychiatrii. W odróżnieniu od psychologa i psychoterapeuty, jest skupiony na biologicznych i organicznych podstawach funkcjonowania psychiki. Ma uprawnienia do pełnej oceny stanu zdrowia (m.in. przez badania fizykalne, obrazowe, laboratoryjne). W razie potrzeby może wdrożyć leczenie farmakologiczne.
Czym zajmuje się psychiatra?
Jego główne zadanie to postawienie diagnozy nozologicznej (np. epizod depresyjny, schizofrenia), a także dobranie właściwej farmakoterapii, co wiąże się z wystawianiem recept, zwolnień lekarskich (L4) i skierowań do szpitala czy na leczenie sanatoryjne. Należy podkreślić, że leki nie służą do “naprawiania” problemów czy “tłumienia emocji”, lecz do regulacji układu nerwowego (poziomu neuroprzekaźników w mózgu), co umożliwia podjęcie pracy nad sobą.
Kiedy warto rozważyć pójście do psychiatry?
- Gdy Twoje objawy są na tyle silne, że uniemożliwiają codzienne funkcjonowanie (np. głęboka apatia i lęk uniemożliwiające wyjście z domu, poważne zaburzenia snu).
- Gdy pojawiają się u Ciebie stany zagrażające życiu lub zdrowiu (myśli samobójcze, objawy psychotyczne).
- Gdy potrzebujesz konsultacji medycznej, aby wykluczyć przyczyny somatyczne (cielesne) swojego złego samopoczucia (np. z zaburzeń hormonalnych).
Psychoterapeuta – specjalista od leczenia i głębokiej zmiany
To profesja, która wciąż budzi najwięcej nieporozumień. Należy podkreślić, że dyplom magistra psychologii nie uprawnia do prowadzenia psychoterapii, rozumianej jako długoterminowy proces terapeutyczny. Psychoterapeuta posiada wykształcenie wyższe, a także ukończył specjalistyczne szkolenie podyplomowe w określonym nurcie terapeutycznym, które zazwyczaj trwa cztery lata.
Czym się zajmuje psychoterapeuta?
Prowadzi proces leczenia oparty na profesjonalnej relacji, rozmowie i charakterystycznych dla danego nurtu technikach np. analiza wzorców myślenia w nurcie poznawczo-behawioralnym. Zwykle psychoterapia to długofalowy proces, ukierunkowany na trwałą zmianę funkcjonowania, leczenie zaburzeń (np. lękowych czy odżywiania) lub modyfikację struktury osobowości.
Gwarancją bezpieczeństwa pacjenta jest fakt, że rzetelny psychoterapeuta regularnie korzysta z superwizji (konsultacji swojej pracy u specjalisty o wyższych kwalifikacjach) i przestrzega norm Kodeksu Etycznego towarzystwa zawodowego np. Polskiego Towarzystwa Psychologicznego.
Kiedy warto rozważyć pójście do psychoterapeuty?
- Gdy zmagasz się z zaburzeniami psychicznymi, takimi jak: zaburzenia lękowe, zaburzenia odżywiania, depresja czy syndrom DDA (Dorosłe Dzieci Alkoholików).
- Gdy zauważasz niszczące schematy: Twoje relacje lub reakcje na trudne sytuacje powtarzają się według bolesnego, utrudniającego życie wzorca.
- Gdy farmakoterapia pomaga ustabilizować Twój stan, ale czujesz potrzebę zrozumienia i wypracowania zmiany u źródła problemu.
- Gdy szukasz trwałej zmiany: chcesz lepiej poznać siebie, swoje emocje i mechanizmy, które kierują Twoim zachowaniem.
Podsumowanie – kogo wybrać?
System opieki nad zdrowiem psychicznym bazuje na interdyscyplinarności. Często połączenie farmakoterapii u psychiatry z pracą nad schematami u psychoterapeuty to najskuteczniejszy model leczenia (np. depresji). Jeśli zastanawiasz się, gdzie skierować pierwsze kroki – zacznij od konsultacji psychologicznej. Wskazani specjaliści dysponują wiedzą, pozwalającą dopasować adekwatne wsparcie do trudności, z jaką się zmagasz. Najważniejsze to, aby nie mierzyć się z nią w samotności. Szukanie pomocy to nie słabość, lecz wyraz odpowiedzialności za siebie i troski. Nie można zapomnieć, że podłożem objawów psychicznych mogą być inne problemy zdrowotne. Dlatego tak istotna jest kompleksowa ocena zdrowia, obejmująca badania krwi oraz konsultację endokrynologiczną, aby wykluczyć m.in. zaburzenia tarczycy czy gospodarki hormonalnej.
Bibliografia
Czabała, J. C. (2013). Czynniki leczące w psychoterapii. Wydawnictwo Naukowe PWN.
Gałecki, P., & Eichstaedt, K. (2023). Psychiatria. Wydawnictwo Medyczne Urban & Partner. Grzesiuk, L., & Suszek, H. (Red.). (2012). Psychoterapia. Szkoły i metody. Podręcznik akademicki. Wydawnictwo Naukowe PWN.
Polskie Towarzystwo Psychologiczne. (2023). Kodeks Etyczno-Zawodowy Psychologa. Pobrane z: http://www.ptp.org.pl/
Sęk, H. (Red.). (2005). Psychologia kliniczna. Wydawnictwo Naukowe PWN.
Ustawa z dnia 5 grudnia 1996 r. o zawodach lekarza i lekarza dentysty (t.j. Dz. U. z 2023 r. poz. 1516).
Jak świadomie wybrać psychologa
Temat zdrowia psychicznego budzi coraz większe zainteresowanie społeczeństwa. Badania wskazują na to, że ludzie współcześnie mają słabszą odporność i są częściej diagnozowani pod kątem zaburzeń psychicznych (Vahratian i in., 2021; Patin i Quintana-Murci, 2025). Istotnym jest, by nie bać się sięgać po specjalistyczną pomoc. W procesie poszukiwania dobrego specjalisty można napotkać różne trudności – koszt wizyty, wątpliwości dotyczące kwalifikacji specjalisty, dylematy moralne, poczucie wstydu. Poniżej znajdziesz kilka wskazówek, które mogą pomóc ułatwić ten proces.
Jak wybrać psychologa i odważyć się na wizytę?
Co sprawdzić przy poszukiwaniu specjalisty?
- Tytuł magistra psychologii (po ukończeniu 5-letnich studiów wyższych)
- W jakim obszarze psychologii działa zawodowo (np. lęk, kryzysy)
- Posiadane uprawnienia (ukończone kursy, szkolenia)
- Doświadczenie zawodowe
- Forma kontaktu (online/stacjonarnie)
- Cena ≠ jakość
- Jak siebie prezentuje
Czy 1000 pięciogwiazdkowych opinii stanowi gwarancję, że dany psycholog będzie odpowiedni również dla Ciebie?
Wbrew pozorom – nie, bowiem kwestia oceny drugiej osoby jest wysoce indywidualną. Nasze postrzeganie innych zależy od wielu czynników, takich jak normy kulturowe, wygląd, styl wypowiedzi, ton głosu, a nawet poziom samooceny. Co więcej, badania wskazują, że pierwsze wrażenie o osobie kształtuje się w ciągu około 8 sekund. Właśnie dlatego „najlepszy” psycholog w Polsce może się okazać dla danej jednostki nieodpowiedni, co nie powinno zniechęcać. Dobre opinie są wskaźnikiem, którym możemy się kierować, ale nasze osobiste odczucia przy konsultacji są istotne i powinniśmy brać je pod uwagę, niezależnie od czynników wewnętrznych.
Pierwsza wizyta
Nie musisz mieć „poważnego powodu” ani wiedzieć, na czym polega problem, żeby umówić się na konsultację. Psycholog udzieli Ci wsparcia i pomoże uporządkować chaos w głowie. Na początku specjalista przedstawi Ci zasady współpracy i działania, do podjęcia których jest zobowiązany w określonych sytuacjach.
Wspólnie ustalicie cele, nad którymi będziecie pracować, w jaki sposób możecie je realizować oraz co do tego będzie potrzebne. Nie bój się zadawać pytań, jeżeli coś jest dla Ciebie niejasne. W towarzystwie kompetentnej osoby łatwiej jest rozstrzygnąć dylematy i poszerzyć wiedzę. Psycholog nie poda gotowych rozwiązań, ponieważ Ty znasz siebie i swoje życie najlepiej. Lecz pomoże Ci je wydobyć z Twoich własnych potrzeb, preferencji, stylu życia oraz posiadanych zasobów.
W gabinecie psychologa powinna panować swobodna przestrzeń na przeżywanie emocji: brak poczucia bycia ocenianym/-ą, brak narzucania decyzji lub rad w stylu „Weź się w garść!”. Masz prawo płakać, śmiać się, złościć, wygadać się, a czasem milczeć. Pamiętaj, że nie jesteś do niczego zobowiązany/a. Nie ma nic złego w tym, że coś Ci nie pasuje i chciałbyś/-abyś zrezygnować po pierwszej wizycie. To jest istotna informacja, być może sygnał, że jeszcze nie jesteś gotowy/-a albo musisz poszukać innego specjalisty.
Psycholog, psychoterapeuta czy psychiatra?

Różnice oraz podział obowiązków między psychologiem, psychoterapeutą a psychiatrą mogą być niejasne, zwłaszcza przy pierwszym kontakcie ze specjalistami.
Tak prezentują się główne różnice w wykształceniu, formie pracy oraz celach. Jeżeli nie wiesz do kogo się skierować, pamiętaj, że każdy dobry specjalista zdaje sobie sprawę z własnych ograniczeń. Kierując się dobrem klienta, powinien przekierować cię do innego specjalisty, jeśli uważa, że nie jest odpowiednią osobą do pomocy.
Więcej o różnicach między psychologiem, psychoterapeutą a psychiatrą przeczytasz tutaj.
Sygnały ostrzegawcze w opisie profilu psychologa 🚩
- 100% skuteczności
- Szybkie rozwiązanie problemu
- Brak informacji o wykształceniu
- „Pomagam we wszystkim”
- „Po wizycie zapomnicie o wszystkich swoich problemach”
Podsumowanie
Praca nad problemami to kontinuum działań i refleksji. Czasem spotka Cię chwila zwątpienia i pytanie „Czy to w ogóle ma sens?”. Ważne jest jednak pozwolenie sobie na szczerą refleksję i odwagę, by sięgnąć po pomoc. Zdrowie psychiczne jest równie ważne, jak zdrowie fizyczne. Przełamywanie utrwalonych uprzedzeń wobec sięgania po wsparcie psychologiczne przynosi korzyści dla samej osoby, jak również całego systemu, w którym funkcjonuje, tj. życia rodzinnego, relacji partnerskich i przyjacielskich, czy środowiska zawodowego. Decyzja o skorzystaniu z pomocy psychologicznej to przede wszystkim wyraz troski o siebie i swoje zdrowie. Wiele zmian zaczyna się od prostej myśli w głowie. A Ty potrafisz nadać jej kierunek i barwy, które będą prowadzić do tego, co chciane?
Bibliografia:
Alfuqaha, O. A., Al-Masarwah, U. M., Al Talahin, F. M., & Altarawneh, R. T. (2025). The Effect of Psychological First Aid Interventions on Self-Efficacy and Professional Quality of Life Among Physicians: A Quasi-Experimental Study. European Journal of Investigation in Health, Psychology and Education, 15(12), 245. https://doi.org/10.3390/ejihpe15120245
Polskie Towarzystwo Psychologiczne. (2018). Kodeks etyczny psychologa. https://psych.org.pl/dla-psychologow/kodeks-etyczny
Patin, E. i Quintana-Murci, L. (2025). Śledzenie ewolucji ludzkiej odporności poprzez starożytne DNA. Roczny Przegląd Immunologii, 43, 57–82. https://doi.org/10.1146/annurev-immunol-082323-024638
Vahratian, A., Blumberg, S. J., Terlizzi, E. P. i Schiller, J. S. (2021). Symptoms of Anxiety or Depressive Disorder and Use of Mental Health Care Among Adults During the COVID-19 Pandemic — United States, August 2020–February 2021. MMWR. Morbidity and Mortality Weekly Report, 70(13), 490–494. DOI: 10.15585/mmwr.mm7013e2
